Las pruebas que confirman el diagnóstico ms
No hay pruebas más técnicamente se requieren para hacer un diagnóstico de esclerosis múltiple (EM), cuando la historia clínica de un paciente y un examen neurológico proporcionan evidencia de dos episodios de desmielinización que están separados en el tiempo y el espacio.
Conteúdo
Sin embargo, porque nadie prueba de diagnóstico es concluyente, diversas proyecciones y exámenes, junto con imagen de resonancia magnética (RM), se suele utilizar para confirmar el diagnóstico inicial o para ayudar al neurólogo identificar un segundo episodio de desmielinización (si no era evidente a partir de la historia o examen). Estas otras pruebas también pueden ayudar a descartar otras enfermedades que podrían hacen pasar por MS.
Pruebas de potencial evocado para confirmar MS
Potencial evocado (EP) pruebas son grabaciones de respuesta eléctrica del sistema nervioso central a la estimulación de las vías nerviosas específicas (visuales, auditivas y sensoriales) que son comúnmente afectadas en la EM.
Estas respuestas eléctricas se registran a partir de las ondas cerebrales mediante el uso de electrodos pegados a la cabeza. Dado que los resultados de desmielinización en una disminución del tiempo de respuesta, EPs a veces pueden proporcionar evidencia de desmielinización largo de las vías nerviosas que no es otra cosa evidente para el neurólogo de la historia clínica o examen neurológico.
Por ejemplo, si Susie va a su neurólogo con un síntoma que es característica de la EM, como entumecimiento y hormigueo o fatiga extrema, y se informa de un episodio de visión borrosa hace unos años, el neurólogo puede solicitar potencial (VEP) prueba visual evocado para averiguar si la visión borrosa fue causado por un episodio de desmielinización del nervio óptico, llamado neuritis óptica.
De los tres tipos de pruebas EP que los neurólogos utilizan (visual, auditivo y sensorial), la prueba VEP es generalmente considerado el más útil en el diagnóstico de la EM ya que el 80 por ciento de las personas con la enfermedad han disminuido las respuestas en esta prueba.
Así que, si VEP de Susie es anormal, su neurólogo tiene pruebas de dos áreas separadas de desmielinización, ayudando a confirmar el diagnóstico de MS. Pero, si VEP de Susie es normal, el médico tiene que seguir buscando evidencia adicional de desmielinización.
Cuando haya de someterse a una prueba de EP, un técnico se aplica gel (para promover la conducción eléctrica) y los electrodos en la cabeza y el cuerpo en ciertos lugares que son determinados por el tipo de respuesta que se está grabando. Por ejemplo, cuando se registran las respuestas visuales evocados, los electrodos se colocan en la parte posterior de su cuero cabelludo sobre las áreas del cerebro que registran los estímulos visuales. Para otras pruebas EP, los electrodos se colocan en diferentes puntos de la cabeza y el cuerpo.
Diferentes estímulos se entregan para cada prueba. Por ejemplo, una luz estroboscópica o una pantalla con un patrón de tablero de ajedrez está brillaron los chasquidos de Exámenes visuales o un tono se entregan a través de auriculares para la Test- auditivo y un pulso eléctrico leve se entrega en la muñeca o la rodilla para la prueba sensorial en general .
El procedimiento, que dura aproximadamente 45 minutos por prueba, no es invasivo y completamente indoloro excepto por el ligero (y nos referimos a leve) la incomodidad causada por el choque leve dada para la prueba sensorial evocó potencial.
Punción lumbar para confirmar MS
los punción lumbar o LP (también conocido como el punción lumbar) Permite a su neurólogo para examinar el fluido cerebroespinal (LCR) que amortigua y protege el cerebro y la médula espinal. El médico obtiene el LCR mediante la inserción de una aguja espinal en su espina dorsal más baja, como se muestra aquí:
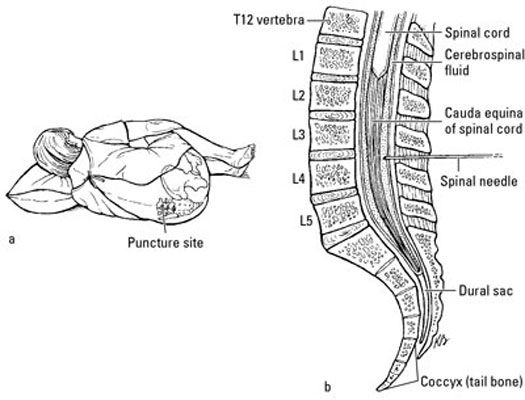
A continuación se analiza El CSF para la evidencia de una respuesta inmune anormal en el SNC. En concreto, el neurólogo está mirando para aumentar la producción de ciertas proteínas inmunitarias (IgG). Utilizando un método llamado proteína electroforesis, algo de esto IgG puede aparecer como rayas o bandas (llamadas oligoclonal bandas). Casi el 90 por ciento de los pacientes con EM tienen estas bandas, por lo que una prueba importante en el proceso de diagnóstico.
Porque otras condiciones también pueden producir bandas oligoclonales y porque 10 al 21 por ciento de las personas con EM puede realmente tener resultados del líquido cefalorraquídeo normales, el LP por sí mismo no puede hacer el diagnóstico. Sin embargo, los hallazgos pueden ayudar al neurólogo a construir el caso para un diagnóstico de EM o excluye.
El LP, que generalmente no es una prioridad en la lista de cualquiera de las cosas divertidas que hacer, se puede realizar en unos 20 minutos en el consultorio de su neurólogo. El médico inyecta un anestésico local en la espalda. Él o ella entonces inserta una aguja espinal en el espacio lleno de líquido que rodea los nervios por debajo del extremo inferior de la médula espinal, se retira una pequeña cantidad de líquido cefalorraquídeo (prometemos que en realidad no es tan horrible como suena), y luego pregunta a estirar las piernas. Inmediatamente después de retirar la aguja, el médico aplica presión en el sitio de punción y le pide que permanecer inmóvil durante unos 30 a 45 minutos. Este período de espera ayuda a reducir el riesgo de dolor de cabeza severo causado por la fuga interna de CSF, que se produce después de aproximadamente el 20 por ciento de los procedimientos LP. El médico también recomienda reposo y abundantes líquidos después de la LP.
Los análisis de sangre para descartar problemas de los no-MS
A pesar de que no existen pruebas de sangre definidas para la EM, los análisis de sangre pueden descartar positivamente otras causas de síntomas neurológicos, como la enfermedad de Lyme, enfermedades del colágeno vascular, ciertos trastornos hereditarios, y el VIH / SIDA.

